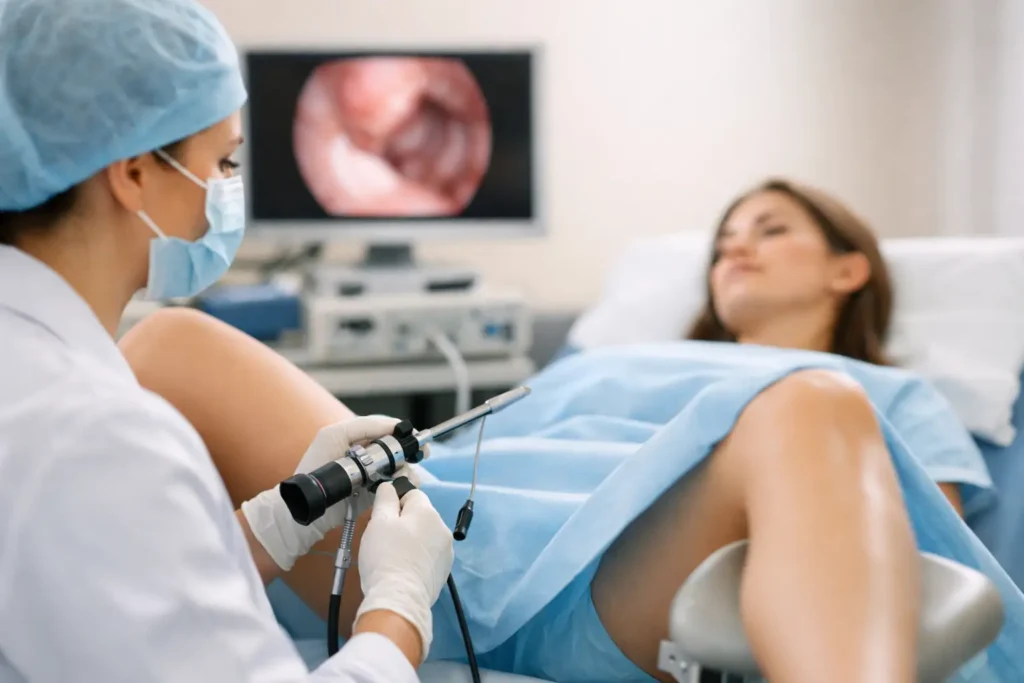
Sangramento uterino fora do padrão, pólipo, suspeita de alteração dentro do útero, dificuldade para engravidar – quando essas situações aparecem, a histeroscopia costuma entrar na conversa entre médica ou médico e paciente. E isso acontece por um motivo simples: trata-se de um exame ou procedimento que permite avaliar a cavidade uterina com visão direta, o que aumenta a precisão do diagnóstico e, em muitos casos, já possibilita o tratamento no mesmo contexto.
Para muitas mulheres, o nome assusta antes mesmo da indicação. É compreensível. Qualquer procedimento ginecológico gera dúvidas sobre dor, preparo, anestesia, riscos e tempo de recuperação. A boa informação ajuda a reduzir a ansiedade e, principalmente, permite uma decisão mais segura.
O que é histeroscopia
A histeroscopia é um procedimento realizado com um equipamento fino, com câmera, introduzido pelo colo do útero para visualizar o interior da cavidade uterina. Em vez de avaliar apenas de forma indireta por exames de imagem, a equipe médica consegue ver a área de interesse de forma direta.
Ela pode ser diagnóstica ou cirúrgica. A histeroscopia diagnóstica é usada para investigar alterações, confirmar suspeitas e entender melhor a anatomia da cavidade uterina. Já a histeroscopia cirúrgica permite tratar algumas condições no mesmo ambiente técnico, como pólipos endometriais, pequenos miomas submucosos, aderências e algumas alterações do endométrio.
Na prática, isso significa um cuidado mais preciso e, em muitos casos, menos invasivo do que abordagens cirúrgicas maiores. Ainda assim, a indicação depende de avaliação individual. Nem toda queixa exige histeroscopia, e nem toda alteração vista em exame de imagem precisa ser tratada por esse método.
Quando a histeroscopia é indicada
A indicação mais comum envolve sangramento uterino anormal. Isso inclui menstruação muito intensa, escapes frequentes, sangramento após a menopausa ou perda sanguínea fora do período menstrual. Nesses casos, a histeroscopia ajuda a investigar se existem pólipos, miomas submucosos, espessamento endometrial ou outras alterações dentro da cavidade uterina.
Ela também pode ser indicada em casos de infertilidade ou perdas gestacionais de repetição, especialmente quando há suspeita de septo uterino, aderências ou outras alterações anatômicas. Outro cenário frequente é a investigação de achados em ultrassonografia, quando o exame mostra uma imagem sugestiva de pólipo, mioma ou irregularidade do endométrio e é necessário confirmar com maior precisão.
Além disso, a histeroscopia pode ser útil para retirada de corpo estranho intrauterino, avaliação de alterações após procedimentos prévios e acompanhamento de alguns casos selecionados. O ponto mais importante aqui é entender que o exame não é pedido apenas porque existe um sintoma, mas porque a informação obtida pode mudar a conduta e melhorar a segurança da paciente.
Histeroscopia diagnóstica e cirúrgica: qual é a diferença?
Essa é uma dúvida muito comum no consultório. A versão diagnóstica tem como foco observar e documentar a cavidade uterina. Em geral, é mais rápida, menos intervencionista e pode ser feita em ambiente ambulatorial, dependendo da paciente, do equipamento disponível e da estratégia adotada pela equipe.
A histeroscopia cirúrgica vai além da observação. Ela é indicada quando já existe necessidade de tratar uma lesão ou corrigir uma alteração. Nesse caso, podem ser utilizados instrumentos específicos para remover pólipos, ressecar pequenos miomas, liberar aderências ou corrigir alterações anatômicas.
A escolha entre uma e outra depende da queixa, dos exames prévios e do objetivo do procedimento. Em algumas situações, a paciente faz primeiro a diagnóstica e, depois, a cirúrgica. Em outras, quando a indicação já está bem definida, a programação vai direto para a abordagem terapêutica.
Como o procedimento é feito
A histeroscopia é realizada por via vaginal, sem cortes no abdome. O aparelho passa pelo colo do útero e alcança a cavidade uterina. Para permitir a visualização adequada, utiliza-se um meio de distensão, geralmente líquido, que abre delicadamente a cavidade para o exame.
O tempo do procedimento varia. Uma histeroscopia diagnóstica costuma ser mais breve. A cirúrgica pode demorar mais, a depender da complexidade do caso, do tamanho da lesão e do tipo de tratamento necessário.
Sobre anestesia, não existe resposta única. Alguns casos são feitos sem anestesia, outros com sedação ou anestesia em ambiente hospitalar. Isso depende do perfil da paciente, da sensibilidade à dor, da dificuldade técnica esperada e do tipo de intervenção planejada. Individualizar esse cuidado é parte importante da segurança.
Histeroscopia dói?
Essa talvez seja a pergunta mais frequente. A resposta honesta é: depende. Algumas mulheres sentem apenas cólicas leves ou desconforto tolerável, especialmente na histeroscopia diagnóstica. Outras podem sentir mais dor, principalmente se houver maior sensibilidade, estreitamento do colo uterino ou necessidade de manipulação mais ampla.
Quando existe possibilidade de desconforto maior ou quando o procedimento já será terapêutico, a equipe pode indicar sedação ou outra forma de anestesia. O objetivo não é apenas conforto, mas também permitir que o procedimento seja realizado com qualidade técnica e tranquilidade.
Por isso, vale conversar abertamente sobre histórico de dor em exames ginecológicos, medo do procedimento e expectativas. Essa conversa ajuda a definir a melhor estratégia para cada paciente, sem banalizar o desconforto e sem criar alarmismo desnecessário.
Quais problemas a histeroscopia pode tratar
Entre as principais indicações terapêuticas estão os pólipos endometriais e alguns miomas submucosos, que podem causar sangramento anormal, cólica, anemia e dificuldade reprodutiva em alguns contextos. O procedimento também pode tratar sinéquias uterinas, que são aderências dentro do útero, e algumas malformações uterinas selecionadas, como septos.
Nem todo mioma pode ser tratado por histeroscopia. Isso depende do tamanho, da localização e do quanto ele invade a cavidade uterina. Da mesma forma, nem toda alteração endometrial deve ser resolvida por essa via. Há casos em que outro tipo de cirurgia ou mesmo tratamento clínico é mais apropriado.
Esse cuidado na indicação faz diferença. O melhor procedimento não é o mais moderno ou o mais falado, e sim o mais adequado para o problema real da paciente.
Como se preparar para a histeroscopia
O preparo varia conforme o tipo de procedimento. Em geral, a paciente recebe orientação sobre jejum quando há previsão de sedação ou anestesia, uso ou suspensão de medicações e necessidade de exames pré-operatórios em casos cirúrgicos.
Também pode ser recomendado agendar o procedimento em uma fase específica do ciclo menstrual, o que melhora a visualização da cavidade uterina. Se houver chance de gravidez, sintomas infecciosos ou uso de anticoagulantes, isso precisa ser informado antes.
Levar exames anteriores, como ultrassonografia transvaginal e resultados laboratoriais, ajuda bastante na programação. Em um atendimento individualizado, esses detalhes evitam improvisos e permitem uma indicação mais segura.
Recuperação e cuidados depois do procedimento
Após a histeroscopia, é comum ocorrer cólica leve e pequeno sangramento vaginal por alguns dias. Na maior parte dos casos, a recuperação é rápida, especialmente quando se trata de procedimento diagnóstico ou de abordagem cirúrgica de menor porte.
O retorno às atividades depende do que foi feito. Algumas pacientes retomam a rotina no mesmo dia ou no dia seguinte. Outras precisam de um intervalo maior, sobretudo após histeroscopia cirúrgica com sedação ou quando houve tratamento mais extenso.
A equipe médica costuma orientar sinais de alerta, como febre, dor intensa, sangramento volumoso ou corrimento com odor forte. Esses sintomas não são esperados e devem ser avaliados sem demora. Segurança também significa acompanhamento após o procedimento, não apenas a execução técnica.
Quais são os riscos?
A histeroscopia é considerada um procedimento seguro quando bem indicada e realizada por equipe experiente, mas nenhum ato médico é isento de risco. Entre as possíveis complicações estão sangramento, infecção, perfuração uterina e intercorrências relacionadas ao meio de distensão ou à anestesia, quando utilizada.
A boa notícia é que esses eventos são incomuns, especialmente em casos selecionados com cuidado. Avaliação clínica adequada, planejamento e experiência cirúrgica reduzem riscos e ajudam a escolher o melhor ambiente para cada situação.
É por isso que a consulta prévia importa tanto. Mais do que marcar um procedimento, é o momento de entender a queixa, revisar exames, confirmar a necessidade da histeroscopia e alinhar expectativas de forma clara.
Quando procurar avaliação especializada
Se você apresenta sangramento fora do padrão, menstruação excessiva, suspeita de pólipo ou mioma dentro da cavidade uterina, dificuldade para engravidar ou achado alterado em ultrassonografia, vale buscar avaliação ginecológica. Em muitos casos, a dúvida não é apenas se existe uma alteração, mas se ela precisa mesmo de tratamento e qual é a melhor forma de conduzir.
Em uma prática com foco em cirurgia ginecológica e cuidado individualizado, como a do Dr. Adalberto Reis Duarte, a proposta é justamente essa: indicar com critério, explicar com clareza e tratar com segurança, sempre respeitando o momento e a necessidade de cada mulher.
Receber uma indicação de histeroscopia não precisa ser um motivo para medo. Com orientação correta, avaliação cuidadosa e acompanhamento próximo, esse procedimento costuma ser um passo importante para esclarecer sintomas, tratar alterações uterinas e devolver mais tranquilidade à paciente.

O Dr. Adalberto Reis Duarte é médico especialista em Ginecologia e Obstetrícia, com atuação em pré-natal de alto risco, pré-natal de risco habitual, parto cirúrgico e cirurgias ginecológicas.
Para agendar uma consulta e receber um acompanhamento individualizado, entre em contato clicando no link abaixo: